Metformin in der Schwangerschaft: Ja oder Nein?
Autorin:
Dr. med. Jarmila A. Zdanowicz
Universitätsklinik für Frauenheilkunde
Inselspital Bern
E-Mail: Jarmila.Zdanowicz@insel.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Innerhalb der letzten 30 Jahre hat sich weltweit der Anteil der Menschen mit Adipositas, von der Weltgesundheitsorganisation (WHO) definiert als Body-Mass-Index (BMI) >30kg/m2, verdoppelt. Gleichzeitig steigt der Anteil der Frauen mit vorbestehendem Diabetes, Gestationsdiabetes oder Insulinresistenz. Beide Faktoren haben zur Konsequenz, dass Frauen im gebärfähigen Alter möglicherweise auf eine medikamentöse Therapie angewiesen sind, damit eine optimale Ausgangslage vor und während einer Schwangerschaft geschaffen wird für die Mutter und auch das Kind. Hierbei wird auch die Anwendung von Metformin immer wieder diskutiert, sie soll im folgenden Artikel näher beleuchtet werden.
Keypoints
-
Eine Gewichtsoptimierung wird bereits vor der Schwangerschaft empfohlen.
-
Alternative Möglichkeiten zur Gewichtsreduktion und zu deren Risiken sind zu beachten.
-
Eine adäquate Folsäure-Substitution ist durchzuführen (in Risikosituationen sind 5mg/d empfohlen).
-
Die Indikation zur Therapie mit Metformin vor und während der Schwangerschaft muss beachtet werden.
Metformin soll in der Schwangerschaft je nach Diagnose verwendet werden:
-
Typ-2-Diabetes: Eine Alternative zu Metformin sollte erwogen werden, Fortführung ist zugelassen.
-
GDM: Primär mit Insulin/Analoga behandeln, die Metformin-Therapie ist «off-label».
-
PCOS: Mit der Schwangerschaft ist Metformin zu stoppen, die Therapie ist «off-label».
-
Mutter und Kind sollten während der Schwangerschaft und nach der Geburt gut überwacht werden.
-
Die Langzeitfolgen für Kinder von Müttern unter Metformintherapie sind nicht abschliessend geklärt.
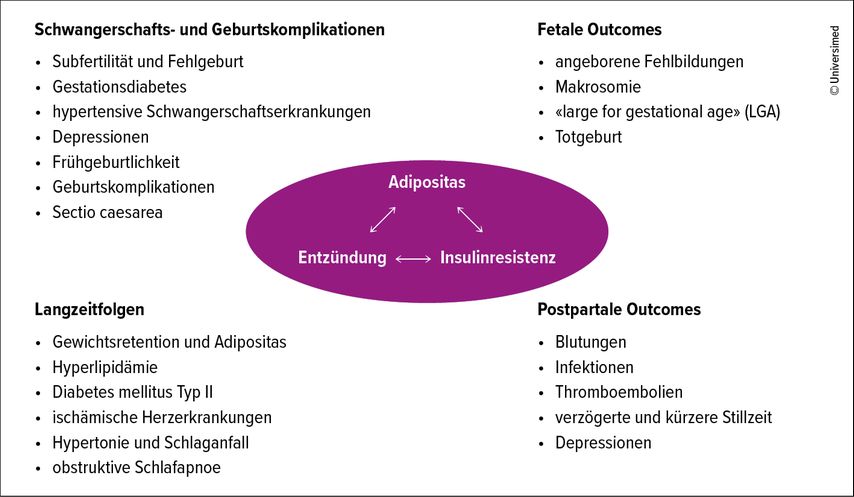
Auch in der Schweiz lässt sich der zunehmende Trend zur Adipositas beobachten. Bei den Frauen sind sämtliche Altersklassen betroffen, einschliesslich Frauen im gebärfähigen Alter. Relevant ist die Adipositas in dieser Altersgruppe, da sie einerseits die Fruchtbarkeit beeinträchtigen kann, andererseits aber in einer Schwangerschaft u.a. das Risiko für einen Gestationsdiabetes, hypertensive Schwangerschaftserkrankungen, Makrosomie oder auch kongenitale Fehlbildungen erhöht. Zudem kann eine Adipositas auch mittel- und langfristige Folgen nach der Schwangerschaft für die Gesundheit der Frau und ihrer Nachkommen haben (Abb. 1).
Bariatrische Operationen zur Adipositastherapie
Für eine bereits vor einer gewünschten Schwangerschaft empfohlene Gewichtsreduktion gibt es verschiedene Herangehensweisen. Neben Verhaltensänderungen und einer gezielten Ernährungsberatung werden bariatrische Operationen bei Frauen im reproduktionsfähigen Alter immer öfter durchgeführt, am häufigsten der Roux-Y-Magenbypass (RYGB) und die Sleeve-Gastrektomie (SG). Diese bariatrischen Operationen verringern, wenn sie erfolgreich durchgeführt werden, tatsächlich das Risiko für Gestationsdiabetes, überdurchschnittliche fetale Gewichtszunahme und kürzere Schwangerschaftsdauer.
Allerdings gehen sie mit einem erhöhten Risiko für «Small for gestional age»(SGA)-Kinder, neonatale Hospitalisation und möglicherweise mit einer erhöhten maternalen Mortalität einher, insbesondere wenn der Zeitraum zwischen Operation und Schwangerschaftseintritt weniger als zwei Jahre beträgt.
Auch eine Schwangerschaft nach erfolgreichem maternalem Gewichtsverlust präkonzeptionell sollte daher engmaschig begleitet werden. Empfohlen sind Laborkontrollen der wichtigsten Nährstoffe mindestens einmal pro Trimenon, regelmässige Schwangerschaftskontrollen mindestens alle 4–6 Wochen sowie die regelmässige Evaluation der fetalen Biometrie.
Ein oraler Glukosetoleranztest (oGTT) sollte vermieden werden, stattdessen sollte eine Blutzuckermessung zwischen der 24. und 28. Schwangerschaftswoche erfolgen. Auch in der Schwangerschaft können noch postoperative Komplikationen auftreten, neben einem Anastomosenulkus ist besonders eine sog. innere Hernie gefährlich für die schwangere Frau. Bei therapierefraktären epigastrischen Schmerzen, Übelkeit und Erbrechen v.a. im 2. und 3. Trimenon sollte daher bei Frauen mit vorangegangener bariatrischer Operation unverzüglich eine weitere Abklärung im Zentrum erfolgen.
Metformin in Schwangerschaft und Stillzeit
Metformin, ein Biguanid, wird bereits seit den 1960er-Jahren des letzten Jahrhunderts zur oralen Monotherapie eines Diabetes mellitus Typ 2 verwendet. Metformin verringert die Glukoseproduktion in der Leber, sodass der Nüchternblutzucker wie auch der Insulinspiegel gesenkt werden und somit die Insulinresistenz vermindert wird. Der Vorteil von Metformin ist, dass es keine Hypoglykämie induziert, da es keinen stimulierenden Effekt auf die Insulinsekretion hat. Kontraindikationen sind neben einer Überempfindlichkeit gegenüber Metformin auch eine schwere Nieren- oder Leberinsuffizienz.
Bisher wurde Metformin häufig bei polyzystischem Ovarsyndrom (PCOS) bis zum Eintritt einer Schwangerschaft angewendet sowie als Off-Label-Therapie in der Schwangerschaft bzw. auch in der Stillzeit bei einem Diabetes Typ 2 und Gestationsdiabetes. Seit 2022 ist in der EU Metformin in besonderen Situationen nun aber auch während der Schwangerschaft zugelassen. Wichtig ist festzuhalten, dass weder in Studien noch in Tiermodellen Fehlbildungen bei Verwendung von Metformin in der Schwangerschaft gezeigt wurden.
Bisherige Studien konnten ausserdem zeigen, dass Metformin zumindest in Hinblick auf Kurzzeit-Outcomes keine relevanten Nachteile mit sich bringt. So konnten unter Metformintherapie eine geringere Gewichtszunahme der Frau in der Schwangerschaft, eine schnellere Gewichtsabnahme nach der Geburt und ein geringeres Risiko für hypertensive Schwangerschaftserkrankungen beobachtet werden. Zudem wurden in der Neonatalperiode bei den Kindern weniger Hypoglykämien, weniger Hospitalisationen sowie weniger häufig Makrosomien, jedocheine erhöhte Rate an «Small for gestational age»-Feten beobachtet. Sollte eine antenatale Glukokortikoidtherapie zur Lungenreifungsinduktion notwendig sein, so sollte in dieser sensiblen Phase auch bei der Anwendung von Metformin der Blutzucker engmaschig kontrolliert werden, um gegebenenfalls eine Anpassung der Blutzuckereinstellung vorzunehmen.
Es bleiben jedoch auch noch einige offene Fragen. So ist unklar, welchen Einfluss Metformin auf metabolische fetale Vorgänge hat, insbesondere auf die fetale Leberfunktion, in Fällen mit einer intrauterinen Wachstumsretardierung (IUWR) und auch auf die langfristige metabolische Gesundheit der Feten. Zudem ist nicht geklärt, ob es bei Schwangerschaften mit Polyhydramnion und Makrosomie unter Metformin allenfalls zu einer Verzögerung der optimalen Blutzuckereinstellung kommt. Insgesamt ist die Datenlage zu den Langzeitfolgen bei Kindern von Frauen mit einer Metformintherapie in der Schwangerschaft begrenzt. Ungeklärt bleibt auch das Risiko für eine Adipositas bei Kindern, deren Mütter in der Schwangerschaft Metformin bei Gestationsdiabetes oder PCOSeingenommen haben.
Eine kürzlich veröffentlichte Studie, die das neurologische Outcome von Kindern untersuchte, die in utero einer Metformintherapie ausgesetzt waren, konnte zeigen, dass diese kein erhöhtes Risiko für ungünstige neurologische Langzeitfolgen bis zu einem Lebensalter von 14 Jahren hatten. Auch in der Stillzeit zeigt die bisherige Datenlage keinen Nachteil für das Kind, wenn die Mutter unter Metformintherapie stillt. Insgesamt wird von einer sehr geringen Konzentration von Metformin in der Muttermilch ausgegangen, sodass auch das Risiko für kindliche Hypoglykämien als gering eingestuft wird.
Neuere Medikamente zur Gewichtsreduktion
Seit einiger Zeit sind neuere Medikamente zur scheinbar schnellen Gewichtsreduktion auf dem Markt verfügbar. Hierbei handelt es sich um «Glucagon-like-peptide»(GLP-1)Rezeptor-Agonisten oder -Analoga. Vor allem in den USA lässt sich dieser Trend beobachten und es ist nur eine Frage der Zeit, bis diese Form der Adipositastherapie bei uns angekommen ist. Generell gilt, dass die Datenlage zu dieser Wirkstoffgruppe in Hinblick auf die Anwendung in der Schwangerschaft und Stillzeit bisher begrenzt ist, sodass aktuell bei Eintritt einer Schwangerschaft das Absetzen dieser Medikamente empfohlen wird. Es konnte aber gezeigt werden, dass zumindest die Verwendung von GLP-1-Rezeptor-Agonisten zur Gewichtsabnahme als Vorbereitung auf eine Schwangerschaft als positiv zu werten ist.
Fazit
Bei Frauen im reproduktionsfähigen Alter sollte sicherlich gut abgewogen werden, ob die Therapie mit Metformin in einer Schwangerschaft fortgeführt oder begonnen werden sollte. Die Vor- und Nachteile sollten mit der Frau vor bzw. während der Schwangerschaft besprochen werden, auch in Hinblick auf mögliche Langzeitfolgen bei ihr und ihrem Kind. Hier steht die begrenzte Datenlage bei der Verwendung von Metformin den Folgen einer Adipositas und eines allenfalls schlecht eingestellten Diabetes oder Gestationsdiabetes gegenüber.
Literatur:
● Bundesamt für Statistik (BFS) – Schweizerische Gesundheitsbefragung (SGB) 2024; ● Butalia S et al.: Short- and long-term out-comes of metformin compared with insulin alone I pregnancy: a systematic review and meta-analysis. Diabet Med 2017; 34(1): 27-36 ● Creanga AA et al.: Obesity in pregnancy. N Engl J Med. 2022; 387: 248–59 ● Feig DS et al.: Metformin in women with type 2 diabetes in pregnancy (MiTy): a multicentre, international, randomised, placebo-controlled trial. Lancet Diabetes Endocrinol 2020; 8(10): 834-44 ● Feng Y, Yang H: Metformin – a potentially effective drug for gestational diabetes mellitus: a systematic review and meta-analysis. J Matern Fetal Neonatal Med 2017; 30(15): 1874-81 ● Gordon HG et al.: Metformin in pregnancy and childhood neurodevelopmental outcomes: a systematic review and meta-analysis. Am J Obstet Gynecol 2024; 231(3): 308-14.e6 ● Imbroane MR et al.: Preconception glucagon-like peptide-1 receptor agonist use associated with decreased risk of adverse obstetrical outcomes. Am J Obstet Gynecol 2025; 21: S0002-9378(25)00041-9 ● Muller DRP et al.: Effects of GLP-1 agonists and SGLT2 inhibitors during pregnancy and lactation on offspring outcomes: a systematic review of the evidence. Front Endocrinol (Lausanne). 2023; 14: 1215356 ● Price SAL, Nankervis A: Considering the use of GLP-1 receptor agonists in women with obesity prior to pregnancy: a narrative review. Arch Gynecol Obstet 2025; doi: 10.1007/s00404-024-07849-9 ● Rodrigo N et al.: Preconception weight loss improves fertility and maternal outcomes in obese mice. J Endocrinol 2022 Feb; 253(1): 27-38 ● Shawe J et al.: Pregnancy after bariatric surgery: Consensus recommendations for periconception, antenatal and postnatal care. Obes Rev 2019; 20(11): 1507-22 ● World Health Organization (WHO) Factsheet Obesity and Overweight. www.who.int/news-room/fact-sheets/detail/obesity-and-overweight 2024
Das könnte Sie auch interessieren:
Unser Universimed-Team berichtet für Sie aus Salzburg!
Die Jahrestagung der OEGGG findet in diesem Jahr vom 30. Mai bis 2. Juni in Salzburg statt. Diese Veranstaltung ist zweifelsohne eine der bedeutendsten Tagungen für Gynäkologinnen und ...
OeGGG 2018
...
OeGGG 2018
Test...