
DFP-Literaturstudium
Therapie des Eisenmangels
Nach Angaben der Weltgesundheitsorganisation (WHO) ist Eisenmangel weltweit die häufigste Mangelerkrankung des Menschen: Schätzungsweise leiden etwa zwei Milliarden Menschen daran. Mit mindestens 50 % steht er zudem an erster Stelle der Anämieursachen. Die Prävalenz des Eisenmangels in Europa beträgt 5 %, bei Frauen im gebärfähigen Alter rund 20 %.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf allgemeineplus.at und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. universimed.com & med-Diplom.at)
Eisenhomöostase und Eisenmangel
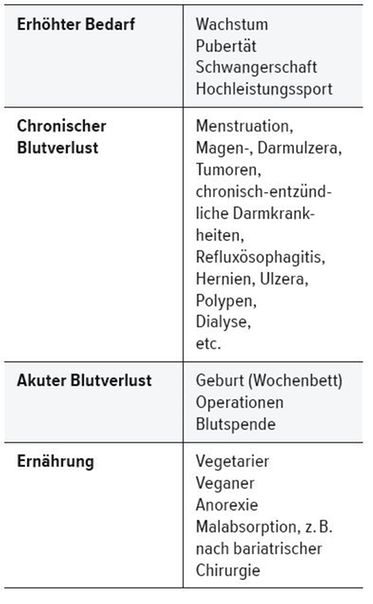
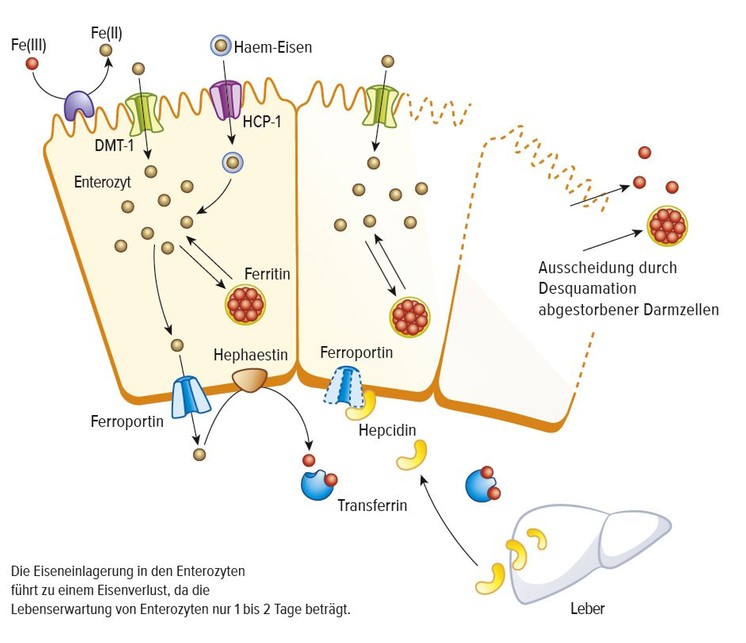
Ein zentraler Regulator des Eisenstoffwechsels ist Hepcidin, das die Eisenaufnahme über den Darm sowie die Freisetzung von Eisen aus der Leber und den Makrophagen durch Blockade von Ferroportin hemmt (Abb. 1). [4, 5] Bei Entzündungsprozessen wird unter dem Einfluss proinflammatorischer Zytokine, insbesondere des Interleukin 6, vermehrt Hepcidin gebildet, weshalb es beispielsweise bei chronisch-entzündlichen Darmkrankheiten, aber auch bei chronischer Herzinsuffizienz oft zu einem funktionellen Eisenmangel und konsekutiv zu einer Abnahme der Transferrinsättigung kommen kann. [2•] Das bedeutet, dass zwar ausreichend Eisen in den Speichern vorhanden ist, seine Freisetzung jedoch blockiert wird. Weitere häufige Ursachen für einen Eisenmangel finden sich in Tabelle 1. [2•]
Klinische Symptome
Tab. 1:
Häufige Ursachen eines Eisenmangels (Auswahl) [2•]
Die Symptome eines Eisenmangels sind neben den Symptomen der Blutarmut wie Blässe der Konjunktiven, Müdigkeit, Erschöpfung, Tachykardie, Schwindel und
Konzentrationsschwäche, auch Infektanfälligkeit, Muskelschmerzen, Haarausfall, brüchige Nägel, Mundwinkelrhagaden, Stimmungsschwankungen, Schlafstörungen und Restless-Legs-Syndrom. Die Symptome können so stark ausgeprägt sein, dass sie den Alltag und die Lebensqualität der Betroffenen erheblich beeinträchtigen.
[3••]
Diagnostik
Für die Diagnostik sind drei Parameter entscheidend: der Hämoglobinwert (bei Frauen 12–16 g/dl, bei Männern 13–18 g/ dl), Ferritin (30–300 μg/l) und die Transferrinsättigung (20–50 %). (Abb. 2) Die Transferrinsättigung wird wie folgt berechnet: [2•] Transferrinsättigung = (Serumeisen (μmol/l) / Transferrin (mg/dl)) x 398 Ferritin sollte nicht unter 30 μg/l liegen. Bei manchen chronischen Krankheiten sollte es sogar noch höher sein, wie z.B. bei einer chronischer Herzinsuffizienz, bei der der Wert nicht unter 100 μg/l liegen sollte. [6] Ferritin ist als Akutphaseprotein bei Entzündungen oft erhöht, selbst bei gleichzeitigem Eisenmangel. Um also eine etwaige Maskierung eines Eisenmangels
bei Entzündung zu erkennen, sollte der Entzündungsmarker CRP mitbestimmt werden, sobald der Verdacht auf eine Entzündung besteht. Die Bestimmung des Serumeisens als Marker für den Eisenmangel ist dagegen obsolet, da es individuellen zirkadianen Schwankungen unterliegt. [2•]
Abb. 1:
Eisenstoffwechsel: Hepcidin blockiert die Eisenabgabe aus den Enterozyten
Therapie des Eisenmangels
Die Therapie steht auf zwei Säulen, die normalerweise gleichzeitig eingeleitet werden: Beseitigung der Ursachen und Eisensubstitution (Tab. 2). [2•]
Beseitigung der Ursachen
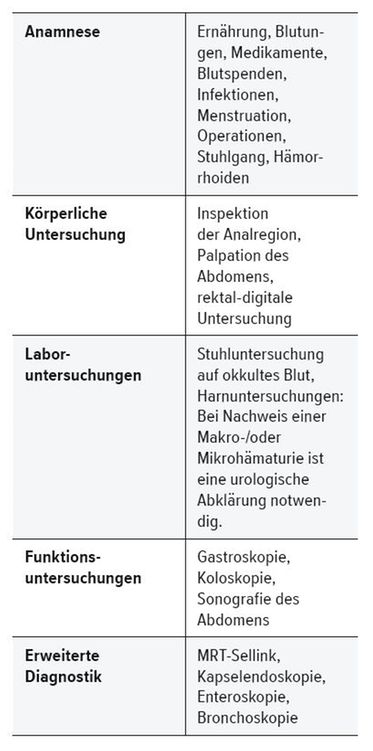
Chronische Blutverluste, zum Beispiel durch eine Hypermenorrhö, Darmpolypen, Gingivitis, chronisch-entzündliche Darmkrankheiten etc. sollen erfolgreich behandelt werden. Ist eine gestörte Eisenresorption die Ursache des Mangels, etwa bei Helicobacter-Infektionen oder Malassimilationssyndromen, ist diese möglichst zu verbessern. [2•]
Praxistaugliche Eisensubstitution
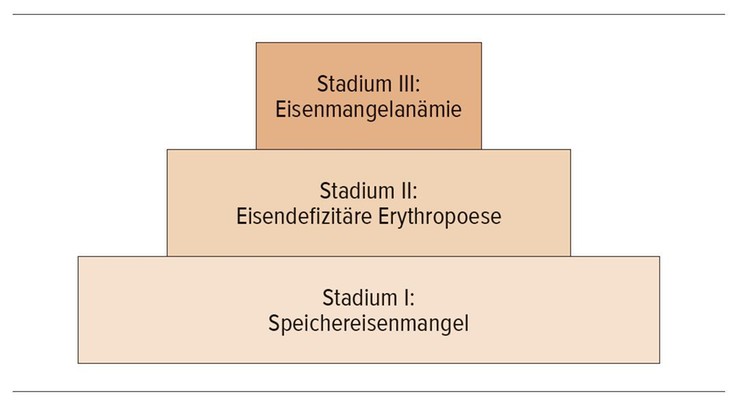
Über die Ernährung allein ist es nicht möglich, einen stärkeren Eisenmangel auszugleichen. Jeder Eisenmangel, der das Stadium der eisendefizitären Erythropoese erreicht hat, ist eine Indikation zur Eisengabe. Ein Speichereisenmangel sollte nur behandelt werden:
in der Schwangerschaft
bei dialysepflichtigen Patienten oder bei Hochleistungssportlern
bei Patienten mit einer zuvor behandelten Eisenmangelanämie bei erneutem Auftreten eines Speichereisenmangels Bei Frauen mit Kinderwunsch ist ein Ferritinwert > 50 μg/l anzustreben.
Das bestehende Eisendefizit sollte für jeden Patienten individuell ermittelt werden; dieses kann nach der Ganzoni-Formel berechnet werden: [2•]
Eisendefizit (mg) = Körpergewicht (kg) × [Soll-Hb (g/dl) – Ist-Hb (g/dl)] × 2,4 + Reservespeichereisen (500 mg)
Die Leitlinien empfehlen nach Möglichkeit die orale Substitution mit Eisen(II)- Präparaten in einer Dosis von 50–100 mg/ Tag. Sie sollten nüchtern nur mit Wasser eingenommen werden, nicht in Milch, Kaffee oder Tee, um Interaktionen zu vermeiden. Das Problem der oralen Substitution ist die geringe Bioverfügbarkeit, die zudem durch Antacida und bestimmte Lebensmittel wie Getreide, Hülsenfrüchte, Milch und Käse beeinträchtigt wird. Da die orale Eisengabe die Hepcidinkonzentration regulatorisch erhöht und damit die Eisenaufnahme aus dem Darm für die nächsten 24 Stunden inhibiert, sollte die Tagesdosis nicht gesplittet, sondern einmal täglich verabfolgt werden. Um die Eisenaufnahme zu optimieren, wird sogar eine Substitution jeden zweiten Tag diskutiert. Die orale Substitution sollte mindestens drei, besser sechs Monate fortgeführt werden.
Abb. 2:
Diagnostik des Eisenmangels: Sensitivität verschiedener Eisenparameter [2•]
Das Problem dabei ist die schlechte Verträglichkeit der Präparate, die oft zu gastrointestinalen Beschwerden und Übelkeit oder Obstipation führen. [2•, 3••] Eine Alternative ist die parenterale Gabe. Sie ist indiziert bei Patienten, die:
zwei verschiedene orale Eisenpräparate nicht vertragen haben
an einer Eisenresorptionsstörung leiden
eine schnelle Aufsättigung benötigen
durch eine orale Medikation nicht ausreichend substituiert werden können oder diese nicht tolerieren [2•]
Die intravenöse Applikation hat den Vorteil, dass die Eisenspeicher schneller gefüllt werden. [3••] Hierzu stehen in Österreich unter anderem Eisen(III)-Carboxymaltose und Eisen(III)oxid-Saccharose- Komplex zur Verfügung. [7] Eisensaccharose kann in Dosen von 200 mg pro Sitzung verabreicht werden; Eisencarboxymaltose erlaubt die Gabe von bis zu 1000 mg, was in den meisten Fällen zur Korrektur des Eisenmangels in einer einzigen Sitzung ausreicht. [2•]
Bei zu schneller Infusion kann es bei allen parenteralen Präparaten zu einer Flush-Symptomatik kommen, weshalb empfohlen wird, Eisensaccharose über einen Zeitraum von 30 Minuten und Eisencarboxymaltose über 15 Minuten zu infundieren. Wegen der Möglichkeit anaphylaktischer Reaktionen soll die Behandlung nur von Fachkräften vorgenommen werden, die diese erkennen und unverzüglich behandeln können. Zudem muss die entsprechende Ausrüstung für eine Reanimation vorhanden sein. Die Patienten müssen während der Infusion und noch 30 Minuten danach beobachtet werden, um bei eventuellen Überempfindlichkeitsreaktionen eingreifen zu können. [2•]
Tab. 2:
Ursachenabklärung eines Eisenmangels
Verlaufskontrollen
Vier bis sechs Wochen nach der letzten Eiseneinnahme sollten Hämoglobin und Ferritin kontrolliert werden. Neben der Normalisierung des Hämoglobins sollte ein Ferritinwert von mindestens 50 μg/l angestrebt werden, wobei eine Beschwerdebesserung oft erst über 100 μg/l eintritt. Dies ist jedoch von Patient zu Patient individuell sehr verschieden.. Nach Normalisierung des Hämoglobins sind je nach zugrunde liegendem Krankheitsbild Kontrollen von Blutbild und Ferritin in 3-monatlichen Intervallen für ca. 1 Jahr zu empfehlen.
Eisensupplementation in der Schwangerschaft
Während und nach der Schwangerschaft ist der Eisenbedarf erhöht, um den Bedarf des Fötus und der Plazenta zu decken, mehr Erythrozyten zu produzieren, den Blutverlust während der Geburt und den physiologischen Eisenverlust auszugleichen. Der Eisenbedarf wächst im Laufe der Schwangerschaft und beträgt in den letzten 6–8 Wochen bis zu 10 mg/d. Gleichzeitig erhöht sich auch die Effektivität der Eisenaufnahme von 7 % im ersten bis zu 35 % im dritten Trimenon. Dennoch kann der Eisenbedarf auch bei optimaler Ernährung nicht ausschließlich aus der Nahrung gedeckt werden. [8] Daher wäre es sinnvoll, wenn die Frau zu Beginn der Schwangerschaft über gut gefüllte Eisenspeicher verfügte. Eine Anämie stellt abhängig vom Schweregrad einen wichtigen Risikofaktor für die mütterliche und fetale Morbidität dar. Dazu gehören insbesondere bei Hämoglobinwerten < 9 g/dl gehäufte Aborte, Frühgeburten und Wachstumsretardierung des Feten sowie kardiovaskuläre Belastung und Infektionen der Mutter. [8] Bei festgestellter Schwangerschaft sollte deshalb sowohl der Hämoglobinwert als auch das Ferritin bestimmt werden. Nehmen diese stetig ab, deutet dies auf eine negative Eisenbilanz hin. Um einer Eisenmangelanämie vorzubeugen, ist spätestens bei einem Ferritinwert ≤ 30 μg/l eine Eisensubstitution empfehlenswert. Diese sollte laut Leitlinien zunächst oral erfolgen. Bei Unverträglichkeit oder nicht ausreichender Wirkung kann nach sorgfältiger Nutzen-Risiko-Abwägung ab dem zweiten Trimenon eine parenterale Gabe erwogen werden, wobei hier die Eisencarboxymaltose zu bevorzugen ist. [2•, 9]
Literatur:
McLean E et al.: Public Health Nutr 2009; 12:444-54
Hastka J et al.: Onkopedia-Leitlinie Eisenmangel und Eisenmangelanämie; Stand 2018 (www.onkopedia.com/de/onkopedia/guidelines/ eisenmangel-und-eisenmangelanaemie/@@view/ html/index.html; Zugriff 3. Juli 2019
Behnisch W et al.: S1-Leitlinie 025-021: Eisenmangelanämie; Stand: 01/2016 (www.awmf.org/uploads/tx_szleitli nien/025-021l_S1Eisenmangelnaemie_2016-01. pdf; Zugriff 3. Juli 2019)
Hentze MW et al.: Cell 2004; 117: 285-97
Muckenthaler MU et al.: Cell 2017; 168: 344-61
Ponikowski P et al.: Eur Heart J 2016; 37: 2129-200
Erstattungskodex des Hauptverbands der österreichischen Sozialversicherungsträger, Stand 1. Jänner 2019 (www.hauptverband. at/cdscontent/load?contentid=10008.63 7165&version=1547457588; Zugriff 3. Juli 2019)
M cMahon L P: O bstet M ed 2 010; 3 : 1 7-24
Breymann C et al.: Arch Gynecol Obstet 2017; 296: 1229-34
