22. Juni 2020
Zürcher Dermatologische Fortbildungstage (ZDFT)
Bewährte Fortbildung in neuem Gewand
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf allgemeineplus.at und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. universimed.com & med-Diplom.at)
Bereits zum 10. Mal fanden heuer die Zürcher Dermatologischen Fortbildungstage (ZDFT) statt, und doch handelte es sich gewissermassen um eine Premiere. Denn aufgrund der Covid-19-Situation wurde kurzfristig entschieden, die ZDFT 2020 komplett virtuell und bereits Mitte Mai durchzuführen.
Wir haben die gleiche Teilnehmerzahl wie in den vergangenen Jahren, somit scheint es durchaus eine gute Idee gewesen zu sein, diesen Kongress als Livestream abzuhalten», freute sich Prof. Dr. med. Thomas Kündig, Universitätsspital Zürich, bei der Eröffnung des Kongresses. Den Teilnehmern wurden zwei Drittel der Vorträge live angeboten. Diese stehen auch weiterhin als Webcast zur Verfügung. Weitere Sessions, darunter auch die zum Jahresthema «Bindegewebserkrankungen», stehen für die Teilnehmer online auf www.zhdermfortbildungstage.ch bereit und können individuell im Selbststudium erarbeitet werden.
Update zu Covid-19
Verständlicherweise wurde Covid-19 in einigen Vorträgen thematisiert. «Es ist nicht ganz einfach, ein Update über ein Thema zu geben, das von morgens bis abends die Massenmedien beherrscht», leitete Prof. Kündig seinen Vortrag über die aktuelle Covid-19-Situation ein. Deshalb habe er ein paar Aspekte herausgegriffen, die speziell für Dermatologen interessant seien.
Wie hat das Unispital Zürich die Krise bewältigt?
Auch wenn die Dermatologie nicht zentral betroffen gewesen sei, konnte man doch erkennen, wie professionell die Situation am Universitätsspital Zürich (USZ) gehandhabt wurde, meinte Prof. Kündig. Das USZ hatte sogar in den Turnhallen des Gymnasiums Rämibühl ein Notspital mit 60 Betten eingerichtet und sich entsprechend vorbereitet. Die Kapazitätsgrenze der Intensivstation wurde jedoch zur Freude aller zu keiner Zeit überschritten.
Was können wir als Dermatologen beitragen?
Eine erste Studie zu kutanen Auswirkungen einer Covid-19-Infektion wurde bereits Ende März von einer italienischen Gruppe publiziert.1 Von den 88 Patienten wiesen etwa 20% Hautmanifestationen auf, wobei diese bei 8 Patienten bereits während der Erkrankung und bei 10 Patienten erst nach der Hospitalisation auftraten. Die Hautveränderungen waren relativ unspezifisch (Tab. 1) und es war keinerlei Korrelation mit dem Schweregrad der Krankheit festzustellen. «Es scheint eine neue Zeit zu sein, in der man Hautausschläge publiziert ohne ein Bild dazu», kritisierte Prof. Kündig treffend die Tatsache, dass in dieser Publikation keine einzige Abbildung der beschriebenen Hautmanifestationen zu finden war, übrigens nicht die einzige unter den rezent publizierten Studien zu Covid-19, bei der dies der Fall ist. Einer chinesischen Studie zufolge käme es unter 1000 Hospitalisierten bei bis zu 1% zu Hautausschlägen.2 Einerseits seien die in Italien beobachteten 20% an Hautmanifestationen vielleicht etwas hoch, andererseits sei die in der chinesischen Studie beschriebene Fallzahl wohl etwas niedrig, meinte Prof. Kündig. Interessant sei auch, dass 2 von 4 Neugeborenen infizierter Mütter einen unspezifischen Hautausschlag zeigten.3
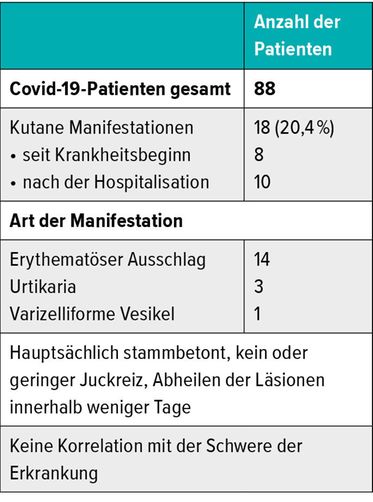
Tab. 1:Hautmanifestationen bei Covid-19-Patienten (nach Recalcati S, 2020)1
Es scheint sich bei den Covid-19-assoziierten Ausschlägen häufig um makulopapulöse (morbilliforme) Exantheme zu handeln.4 Ob es sich dabei wirklich um paravirale oder durch Medikamente ausgelöste Exantheme handelt, sei für Dermatologen schwer zu beurteilen und sicher aufgrund der Klinik kaum unterscheidbar, sagte Prof. Kündig. Weiter sind Dengue-like Ausschläge beschrieben.5 Bei Dengue ist häufig eine hämorrhagische Komponente mit im Spiel und Ausschläge sind in erster Linie bei Patienten mit Thrombozytopenie, welche bei Coronapatienten vermehrt auftritt, zu sehen.
Sehr interessant sei der Zusammenhang zwischen einer Covid-19-Erkrankung und dem Antiphospholipid-AK-Syndrom (APS).6 Auch wenn die Frequenz noch nicht ganz klar ist, sollte bei Livedo- oder Livedo-racemosa-artigen Hautveränderungen künftig auch an eine Covid-19-Infektion gedacht werden. Vor allem bei Kindern und jüngeren Patienten treten sehr spezifisch akroischämische Läsionen auf, die im Rahmen der Gefässbeteiligung im Zuge einer Covid-19-Infektion interpretiert werden müssen.7
Viele der bis dato beschriebenen Hautmanifestationen treten paraviral auf und sind eher unspezifisch. Das APS und die akroischämischen Läsionen können aber sicher als spezifisch gewertet werden. Wahrscheinlich wird man später noch einen Zusammenhang mit weiteren Gefässproblemen erkennen.
Wird es denn irgendwann eine Impfung geben?
«Ja, auf jeden Fall. Doch es gibt hier noch ein paar Fragen zu beantworten, bevor man so weit ist», leitete Prof. Kündig den zweiten Teil seines Vortrages ein, in dem er auf die unterschiedlichsten Ansätze zur Impfstoffentwicklung, deren Vor- und auch Nachteile sowie auf einige spezielle Herausforderungen einging, die eine Impfstoffherstellung in dem benötigten Ausmass mit sich bringt. Seine Argumentationen untermauerte er mit sehr eindrücklichen Rechenbeispielen. Oder wussten Sie, dass man für die Herstellung eines Impfstoffes aus rekombinantem Virus alleine für die USA oder EU 600 Mio. Liter Medium benötigen würde? Das entspricht übrigens in etwa dem Fassungsvermögen des Katzensees bei Zürich.
Wird durch die Infektion eine ausreichende Immunantwort ausgelöst, sollte einer Impfung nichts im Wege stehen. Dennoch sorgte es für Staunen, als bereits 6 Wochen, nachdem die Sequenz des Virus publiziert worden war, die erste Patientin geimpft wurde. Bei dem Impfstoff handelte es sich um eine synthetisch hergestellte, stabilisierte mRNA des SARS-CoV-2-Spike-Proteins. Momentan versichern die produzierenden Firmen zwar, Millionen von Dosen des Impfstoffes herstellen zu können, doch würde man schon mehrere hundert Millionen (i.e. 600 Mio.) Impfdosen benötigen, allein um die Einwohner der USA impfen zu können.
Prof. Kündig, der sich, gemeinsam mit seinem Kollegen Prof. Dr. med. Martin Bachmann, schon seit 30 Jahren mit Impfstoffen beschäftigt, plädierte für einen Impfstoff basierend auf einem «virus-like particle». Die Rezeptor-bindende Domäne (RBD) des SARS-CoV-2 sei der Schlüssel für einen derartigen Impfstoff, der sehr effizient in der Stimulierung von B-Zellen und somit ein sehr potenter Impfstoff wäre. Dies würde auch die Wahrscheinlichkeit erhöhen, einen neutralisierenden Antikörper zu erhalten.
Mehr Angst vor der Lokalanästhesie als vor der Operation?
«Die Lokalanästhesie (LA) ist ein relevantes Element, das dazu beiträgt, dass ein Patient die Operation insgesamt als gelungen betrachtet oder nicht», eröffnete Prof. Dr. med. Jürg Hafner seinen sehr praxisrelevanten Vortrag. Sie sei auch eine unabdingbare Voraussetzung dafür, dass man heute so viel und so unkompliziert operieren könne. Mehr als >99% der dermatologischen Eingriffe werden unter Lokalanästhesie bewältigt, somit ist diese ein absolut zentrales Element in der Dermatologie, aber auch der Medizin allgemein. Einige Patienten fürchten jedoch die Lokalanästhesie mehr als die Operation. «Das ist einerseits bedingt durch eine Spritzenphobie, andererseits durch die LA selbst, die sehr stark brennt», erklärte Prof. Hafner weiter. Bereits vor der Operation gibt es verschiedene Möglichkeiten, um auf die negativen Seiten einer LA einzugehen, damit werden diese in nahezu 100% beherrschbar bzw. vermeidbar. Zudem lässt sich dadurch das Risiko für eine vasovagale Reaktion deutlich minimieren. «Weil wir das Thema systematisch angehen, geraten wir am USZ trotz 4000 Eingriffen pro Jahr praktisch nicht mehr in eine derart unangenehme Situation», sagte Prof. Hafner. Jedem Patienten werde vor der Operation, mag der geplante Eingriff auch noch so klein sein, ein Pulsoxymeter angelegt. In der Regel melde das Gerät den Pulsabfall, noch bevor der Patient sich unwohl fühle.
Massnahmen zur Stressreduktion
«Patienten, die sehr stark vasovagal reagieren, können das schon ganz genau sagen», begründete Prof. Hafner, warum er seine Patienten schon bei der Vorbesprechung des Eingriffs danach frage, ob ihnen in typischen Situationen medizinischer Natur unwohl werde. Diesen Patienten gebe er schon vorab eine 1mg-Tablette Temesta mit. Die Tablette sollte 1 bis 2 Stunden vor dem Eingriff eingenommen werden, die gesamte Wirkdauer erstreckt sich auf etwa 5 bis 6 Stunden. Wenn Prof. Hafner während des Eingriffs grosse Bedenken oder Ängstlichkeit seitens des Patienten bemerke, führe er gemeinsam mit dem Patienten von Beginn an eine Atemübung, die aus dem autogenen Training stamme, durch. Damit die Anästhesie möglichst schmerzfrei verläuft, wird bei der Injektion mit der feinsten zur Verfügung stehenden Nadel (30G) gestartet. Wird bei grösseren Anästhesien anschliessend mit einer 24G-Nadel fortgefahren, spürt der Patient den Einstich nicht mehr. Langsames Infiltrieren und das Verwenden gepufferter LA sind ein weiteres Erfolgsgeheimnis (Tab. 2).
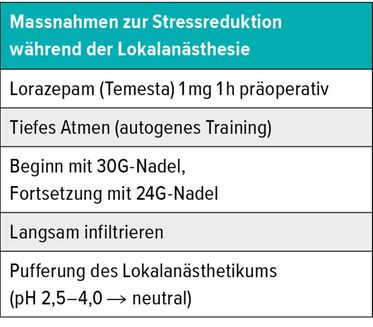
Tab. 2:Diese Massnahmen zur Stressreduktion haben sich am USZ bewährt
Warum Lokalanästhetika puffern?
Der zumeist sehr saure pH-Wert konventioneller LA ist für das Brennen und Schmerzen am Beginn einer Anästhesie verantwortlich. Durch eine Pufferung mit Natriumbicarbonat im Verhältnis 3:1 entsteht eine neutralisierte, klinisch jedoch gleich wirksame LA (wie z.B.: 7,5ml Lidocain [1%] mit Adrenalin + 2,5ml Na-Bicarbonat [8,4%] ergibt 10ml gepufferte Lokalanästhesie [pH 7,5]). «Das Verhältnis ist relativ sportlich, ich glaube, wir sind die Einzigen, die so stark puffern», meinte Prof. Hafner dazu. Grössere Volumina würden vorab in Plastikbehälter geleert und gemischt.
Das Puffern mit Na-Bicarbonat funktioniert allerdings nicht mit allen LA, so fallen etwa Prilocain, Bupivacain und Ropivacain aus. Wer diese lang wirksamen Anästhetika einsetzen will, sollte zuvor das Operationsfeld mit dem gepufferten LA anästhetisieren und erst danach zusätzlich das ungepufferte, lang wirksame LA applizieren.
Einige Punkte gilt es besonders zu beachten, wenn mit offener LA am Instrumententisch gearbeitet wird. So sind auf dem OP-Tisch nur Ringerlaktat und Lokalanästhesie (z.B. Lidocain) zulässig. Alle anderen klaren Flüssigkeiten wie Desinfektionsmittel, H2O2, Medizinalbenzin oder Phenol sind rigoros vom Instrumententisch zu verbannen, sonst kommt der Tag, an dem irrtümlich eine der hochtoxischen Flüssigkeiten aufgezogen und dem Patienten appliziert wird.
Ausserdem sollten Na-Bicarbonat-Stech-
ampullen nie länger als einen Tag verwendet werden, denn schon die kleine Einstichstelle am Gummistopfen reicht aus, damit das CO2 verdampft. Was übrig bleibt, ist Natronlauge (pH 11).
Empfehlungen zur Pufferung
Obwohl der Infiltrationsschmerz nachweislich durch die Pufferung der Lokalanästhesie reduziert werden kann, führen die meisten Ärzte ihre LA nach wie vor ungepuffert durch. Die zuvor erwähnte Pufferung im Verhältnis 3:1 weicht klar von den Empfehlungen in der Literatur ab. «Wir haben festgestellt, dass eine 10:1-Pufferung bei einem Teil der Patienten immer noch brennt. Deshalb haben wir immer mehr gepuffert. Bei einem Verhältnis von 3:1 spürte schliesslich niemand mehr etwas», kommentierte Prof. Hafner das Ergebnis einer am USZ durchgeführten randomisierten, kontrollierten Studie.8 Mit der Studie wurde gezeigt, dass eine 3:1-gepufferte LA signifikant weniger brennt als eine im Verhältnis 9:1 gepufferte. Wurde zuerst die vollständig gepufferte und danach die weniger gepufferte Lösung infiltriert, merkten die Probanden einen grossen Unterschied. War ihnen jedoch zunächst die 9:1- und dann erst die 3:1-gepufferte Lösung injiziert worden, wurde der Unterschied nicht so deutlich empfunden. Übrigens verursacht reines NaCl die meisten Schmerzen, dies aufgrund seines leicht sauren pH-Wertes (NaCl 0,9%; pH 6,3) und weil kein Anästhetikum enthalten ist. Die pH-Werte der gepufferten Lösungen (9:1 – pH 7,3; 3:1 – pH 7,5) variieren kaum und bewegen sich alle im neutralen Bereich. «Schon eine 9:1-gepufferte LA ist weniger schmerzhaft als eine ungepufferte. Wer jedoch besonders gut puffern möchte, puffert im Verhältnis 3:1, dann spürt der Patient wirklich nichts», resümierte Prof. Hafner.
Wie viel Lokalanästhetikum darf maximal verabreicht werden?
Für Erwachsene sind max. 4,5mg/kg KG Lidocain empfohlen. Bei einem 50kg schweren Patienten entspricht dies bei Verwendung von 1% Lidocain ohne Adrenalin einem Volumen von 20ml, was gerade einmal einer Stechampulle entspricht, bei einem Patienten, der 80kg wiegt, 30ml usw. Wird dem Lidocain 1% Adrenalin zugesetzt, kann die Menge verdoppelt werden, also 40ml bei einem Gewicht von 50kg, 60ml bei 80kg. Auch bei Personen mit geringem Körpergewicht ist die Anwendung von 40ml Lidocain mit Adrenalin sicher. Bei grossen Interventionen gehe man am USZ weit über diese Empfehlungen hinaus, so Prof. Hafner. Im Fall grosser Resektionen am Rücken, an den Extremitäten, oder an der Kopfhaut werden bis zum 250 ml stark verdünnter Lokalanästhesie appliziert. Auch das Infiltrieren sehr grosser LA-Volumina sei absolut sicher und überhaupt nicht unangenehm für die Patienten.
Wie vermeidet man Intoxikation mit LA?
Lidocain wirkt in der Überdosis neuro- und kardiotoxisch. Zunächst äussert sich die neurotoxische Wirkung in perioralen Dysästhesien, gefolgt von Faszikulationen. In der vollen Intoxikation kommt es schliesslich zu epileptischen Anfällen und Herzrhythmusstörungen. Aus der Tumeszenz-LA, wie sie etwa für die Liposuktion verwendet wird, weiss man, dass der Lidocainspiegel im Serum bei entsprechender Verdünnung (0,05% LA) noch immer weit unter dem toxischen Bereich liegt, selbst wenn ein Volumen von 2 Litern infiltriert wird.9 Am USZ wird bei grossen Interventionen in der onkologischen Dermatochirurgie eine Art adaptierte Tumeszenz-LA angewendet. «Die adaptierte Tumeszenz-LA ist besonders sicher. Wir können damit auch sehr betagte Patienten seriös operieren, ohne dass sie eine Narkose benötigen würden», schloss Prof. Hafner seinen Vortrag.
Ungewöhnliche Nebenwirkungen moderner Onkologika
«Der Fall einer Patientin mit metastasiertem Melanom, die sich bereits während der Therapie mit Checkpoint-Inhibitoren mit schweren Nebenwirkungen präsentierte, bildete den Start unseres Nebenwirkungsregisters», leitete Prof. Dr. med. Lucie Heinzerling, MPH, vom Universitätsklinikum Erlangen ihren Vortrag ein. Seither sammle sie diese komplexen, schwerwiegenden, zum Glück seltenen Nebenwirkungen und befasse sich mit dem Nebenwirkungsmanagement moderner onkologischer Therapien. Letztlich habe man in den vergangenen 9 Jahren 752 Patienten an verschiedenen Krebszentren gescreent und ausgewertet. «Wir beraten Behandler und werten auch hinsichtlich der Outcomes, der Therapien, insbesondere therapierefraktärer Nebenwirkungen, aus», erklärte Prof. Heinzerling.
Nebenwirkungen von Checkpoint-Inhibitoren können in allen Organsystemen auftreten und auch tödlich enden. Insbesondere sei auf kardiale oder neurologische Nebenwirkungen zu achten, so Heinzerling. Im Management der pulmonalen wie auch der gastrointestinalen Nebenwirkungen sei man besser geworden. Ein Patient, der an einer Perforation sterbe, darf mittlerweile als Rarität angesehen werden. Bei anderen seltenen Nebenwirkungen müsse man noch besser lernen, wie damit umzugehen ist. Was sicherlich zur Verbesserung des Managements ungewöhnlicher Nebenwirkungen beigetragen hat, ist die Anwendung von Algorithmen. Nach Ermittlung des Schweregrades anhand der «common terminology criteria for adverse events» (CTCAE) wird jeweils das weitere Vorgehen festgelegt wie etwa die Gabe von Steroiden, das Pausieren bis hin zum kompletten Absetzen der Checkpoint-Inhibitoren. Damit diensthabende Ärzte sofort beginnen können, bestimmte alternative Differenzialdiagnosen auszuschliessen, habe man auch noch etwas zur Diagnostik ergänzt, so Heinzerling.10
Eine wichtige, wenn auch seltene Toxizität in Zusammenhang mit den Immuntherapien ist die Kardiotoxizität. Nicht nur reine Kardiomyositis, sondern auch Herz-Rhythmus-Störungen und Herzversagen treten unter Checkpoint-Inhibitoren vermehrt auf. Myokarditis ist zwar sehr selten, aber häufig tödlich. Eine zweite Gruppe ebenfalls sehr seltener Nebenwirkungen, die prozentual sehr häufig tödlich ausgehen, sind hämatologische Nebenwirkungen.
In der Regel heilen unerwünschte Ereignisse nach immunsuppressiver Behandlung vom Grad 3 oder 4 wieder ab. Endokrinologische Nebenwirkungen hingegen bilden sich nicht mehr gänzlich zurück und bedürfen meist langfristiger Hormonsubstitution. Zur Neurotoxizität sind verschiedenste Krankheitsbilder beschrieben wie etwa das Guillain-Barré-Syndrom, Enzephalopathien, aseptische Meningitiden, Myasthenia gravis und weitere. Tatsächlich bleiben sehr häufig Restzustände zurück und in 40–62% der Fälle kommt es zu keiner kompletten Abheilung.11, 12 Prof. Heinzerling empfiehlt, insbesondere Neurotoxizität sehr schnell und sehr hoch zu therapieren, um so den Untergang von Nervengewebe zu verhindern.
«Wir sehen jetzt erst die Spitze des Eisbergs. Wenn wir jahrelang viele Patienten therapieren, kann es sein, dass wir noch auf weitere Folgeschäden stossen», kommentierte Prof. Heinzerling den Fall eines Patienten. Dieser entwickelte unter Checkpoint-Inhibitor-Therapie eine Myositis, welche sich 2 Jahre nach Beendigung der Immuntherapie verschlechterte. Bei der Analyse der neuromuskulären Nebenwirkungen fallen vor allem zwei Dinge auf:13 Das eine ist die Overlapsymptomatik, das heisst, ein Drittel (32%) der Patienten mit Myositis hat auch Myokarditis und eine kardiale Abklärung ist unbedingt erforderlich, aber auch ein Overlap mit Myasthenia gravis (5%) ist zu erkennen. Das Zweite, was auffällt, ist, dass sich diese irPathologien wesentlich unterscheiden von den bekannten spontanen neurologischen Krankheitsbildern mit z.B. fehlenden Acetylcholin-Antikörpern bei Myasthenia gravis und auch fehlendem Ansprechen auf Pyridostigmin, einer fehlenden Korrelation des CK-Wertes mit der Schwere der Symptome und unterschiedlichen Mustern im EMG. «Diese Nebenwirkungen sind gefährlich und auch wenn es mit Mehrkosten verbunden ist, möchten wir sie frühzeitig erkennen», erklärte Prof. Heinzerling, weshalb am Universitätsklinikum Erlangen das CK und das Troponin mit in die Medikamentenstandards zum Monitoring von Checkpoint-Iinhibitor-Therapien aufgenommen wurden.
Nebenwirkungen unter zielgerichteten Therapien
Bei den Therapien mit BRAF/MEK-Inhibitoren müsse man, so Prof. Heinzerling, zwischen On-target- und Off-target-Effekten unterscheiden. Bei der UV-Photosensitivität nach Vemurafenib handelt es sich z.B. um einen Off-target-Effekt, der bei anderen BRAF-Inhibitoren nicht beobachtet wird.14 Es gibt aber auch On-target-Effekte wie Choreoretinopathien, die letztlich allen gemein sind, oder aber Muskelschmerzen und andere Nebenwirkungen. Welche wann unter welcher Kombination und vor allem auch in welcher Frequenz auftreten, wurde von Prof. Heinzerling et al. in einer Übersichtsarbeit zusammengestellt.15 Die beobachteten Hautnebenwirkungen reichen von Exanthemen über Keratosen bis hin zu Pannikulitis (Tab. 3). Viele lassen sich gut therapieren, nicht immer bilden sie sich völlig zurück, manchmal ist eine Unterbrechung der Therapie oder eine Fortführung mit reduzierter Dosis notwendig.
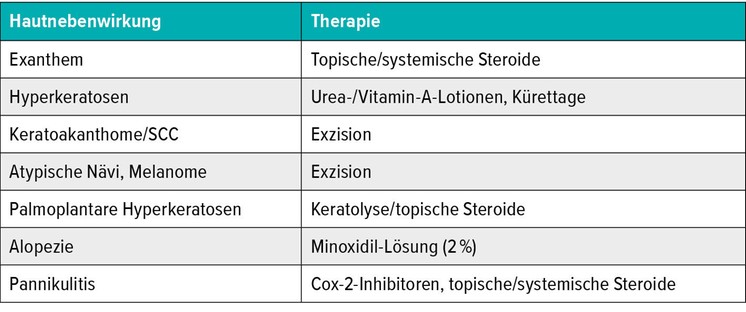
Tab. 3:Therapie von Hautnebenwirkungen unter Checkpoint-Inhibitor-Therapie
Ein seltenes Krankheitsbild, mit dem man künftig vielleicht häufiger konfrontiert sein wird, ist das Zytokin-Release-Syndrom.16, 17 Vor allem Patienten mit sequenzieller Therapie sind davon betroffen (Tab. 4). «Durch die immer neuen Kombinationen und Sequenzen, mit denen wir behandeln, ist hier noch einiges zu erwarten», meinte Prof. Heinzerling, und man müsse besonders aufmerksam sein, um die Patienten gut aus dieser Nebenwirkung herauszuführen.

Tab. 4:Merkmale des Zytokin-Release-Syndroms
Am Universitätsklinikum Erlangen werden komplexe Fälle von Nebenwirkungen der Immuntherapie interdisziplinär in einem eigens dafür eingerichteten «Tox-Board Immunonkologie» diskutiert. Dies hat zu einer guten Vernetzung der verschiedenen Disziplinen wie auch besseren Betreuung der Patienten mit komplexen Nebenwirkungen in verschiedenen Organsystemen geführt. Zudem erstellt das Tox-Board Guidelines zur Weitergabe an andere Behandler. Letztlich seien durch die seltenen Nebenwirkungen auch neue Herausforderungen präsent, so Prof. Heinzerling, mit welchen man anders umgehen müsse. Ausserdem ist damit zu rechnen, dass, wenn in Zukunft frühere Stadien, in immer grösseren Populationen mit anderen Komorbiditäten, behandelt werden, auch mehr dieser seltenen Komorbiditäten zu sehen sein werden. Einige der Nebenwirkungen heilen nicht ohne Folgen ab, und es sind auch Mortalitätsfälle unter neoadjuvanter Therapie beschrieben. Deshalb müsse ein neues Reporting gefordert werden. Insbesondere für Patienten, bei denen es elektiv ist, ob sie im adjuvanten oder neoadjuvanten Setting behandelt werden, wird eine gute Aufklärung über mögliche Folgeschäden wichtig sein. In dem Nebenwirkungsregister SERIO wurden mittlerweile mehr als 1000 Fälle seltener komplexer oder sehr schwerer Nebenwirkungen gesammelt. Die Meldungen stammen aus 22 Zentren in 6 Ländern (darunter Deutschland, Schweiz, Frankreich und die USA). Prof. Heinzerling appelierte: «Ich kann sie nur aufrufen, solche Fälle zu melden. Es wird uns letztlich helfen, in der Zukunft mit diesen Patienten besser umzugehen, die Morbidität und Mortalität zu senken und auch unsere Patienten besser zu beraten.»
Mit dem zunehmenden Einsatz moderner Onkologika treten vermehrt ungewöhnliche Nebenwirkungen auf. Durch deren Erkennen und gutes Management können die Morbidität und die Mortalität reduziert werden. «Es ist schön, dass wir unseren Patienten diese wirksamen Behandlungsoptionen anbieten können. Wenn wir ihnen auch ein gutes Nebenwirkungsmanagement anbieten können, denke ich, können sie sicher diese Therapien durchlaufen», meinte Prof. Heinzerling abschliessend.
Bericht:
Dr. Rita Rom